Họp báo sáng 24/12, giáo sư, tiến sĩ Trần Bình Giang, Giám đốc Bệnh viện Hữu nghị Việt Đức chia sẻ 6 ca phẫu thuật đồng thời lấy - ghép tạng được tiến hành ngày 12/12. Khi ấy 6 bàn mổ cùng hoạt động với 500 y bác sĩ tham gia ca phẫu thuật. Các ca mổ ghép đều do các bác sĩ Việt Nam tiến hành.
12 ngày sau mổ, 5 bệnh nhân đều khỏe mạnh và đang dần hồi phục.
Người hiến tạng là người đàn ông sinh năm 1975 ở Ninh Bình, tiền sử khỏe mạnh, chết não do bị phình mạch máu não. Người nhà bệnh nhân cho biết, sinh thời anh có nguyện vọng được hiến tạng.
Gia đình thông qua Hội chữ thập đỏ tỉnh Ninh Bình bày tỏ nguyện vọng hiến tạng của bệnh nhân. Trung tâm điều phối ghép tạng quốc gia đã làm thủ tục điều phối bệnh nhân về Bệnh viện Việt Đức để hiến tạng.
Sáu tạng anh hiến được bệnh viện tiếp nhận gồm tim, gan, 2 phổi, 2 thận, ghép cho 5 người. Trong đó một quả thận được vận chuyển vào TP HCM ghép cho một em bé bị suy thận giai đoạn cuối. Một bệnh nhân được ghép cùng lúc hai lá phổi.
Các ca lấy và ghép tạng bắt đầu từ lúc 9h ngày 12/12 đến 5 rưỡi sáng hôm sau.
Giáo sư Giang đánh giá: "Đây là ca ghép đa tạng vô cùng đặc biệt".
Thông thường, nếu lấy tạng từ người còn sống, các bác sĩ chủ động miếng ghép, tính toán được trước các thông số, đo đạc phổi, làm vệ sinh... Do đó người nhận tạng ít bị các biến chứng nhiễm khuẩn.
Khi ghép đa tạng từ người chết não, bác sĩ hoàn toàn bị động trong quy trình chuẩn bị. Nguy cơ nhiễm trùng vì vậy cao hơn và quá trình kiểm tra không thể chắc chắn hoàn toàn.
"Đây cũng là lần đầu tiên Bệnh viện Hữu nghị Việt Đức thực hiện thành công kỹ thuật ghép hai phổi từ người cho chết não", ông Giang cho biết.
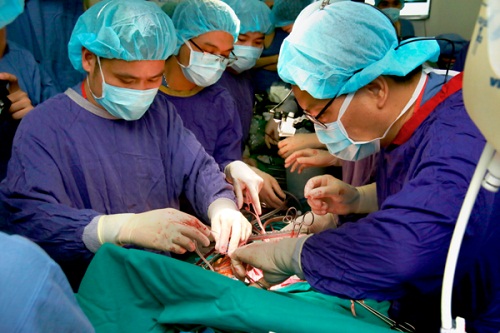
Bệnh viện Việt Đức lần đầu tiên thực hiện thành công ghép hai phổi từ người cho chết não.
Bệnh nhân được ghép hai phổi là một thiếu niên 17 tuổi đang điều trị tại Bệnh viện Việt Đức trong tình trạng suy dinh dưỡng nặng. Bệnh nhân liên tục phải dùng máy thở oxy, gần như toàn bộ tổ chức phổi đã bị tiêu hủy hết thành các nang, kén khí, không còn hoạt động chức năng. Nếu không được ghép phổi, bệnh nhân sẽ không có cơ hội sống.
Ca ghép phổi bắt đầu từ 9h ngày 12/12, kết thúc sau 14 tiếng đồng hồ. 10 ngày đầu hậu phẫu của bệnh nhân tiến triển tốt. Tuy nhiên, do toàn trạng bệnh nhân quá suy kiệt và tổn thương nhiều bộ phận cơ thể nên tiên lượng diễn biến còn phức tạp. Sáng 24/12 bệnh nhân không còn phải thở bằng máy.
Người nhận ghép tim là nam bệnh nhân 60 tuổi, mắc bệnh cơ tim giãn nở giai đoạn cuối. Ông phải thở bằng máy, ước lượng chỉ còn sống được trong vòng một tháng nếu không có tim để ghép. May mắn sau khi được ghép tim, hiện bệnh nhân đã ngồi dậy ăn uống, sinh hoạt tại phòng cách ly.
Bệnh nhân ghép gan là nữ 63 tuổi bị u gan. Người được ghép một thận là nam 41 tuổi bị suy thận giai đoạn cuối. Tình trạng hậu phẫu của cả hai bệnh nhân đều thuận lợi.
Quả thận còn lại được Trung tâm điều phối ghép tạng quốc gia chuyển vào Bệnh viện Nhi đồng 2, TP HCM, ghép cho bệnh nhi 15 tuổi. Em bé này bị suy thận giai đoạn cuối.
Đây là lần đầu tiên các bác sĩ Việt Nam tiến hành cùng lúc 6 bàn mổ để nhận - ghép tạng từ người hiến chết não; cũng là lần đầu có 6 tạng được hiến từ một người. Kỷ lục hiến - ghép nhiều tạng nhất tính đến tháng 2/2018 là 5 tạng, được thực hiện tại bệnh viện quân đội 103 và 108, do bác sĩ trong nước phối hợp với chuyên gia nước ngoài tiến hành.
Theo thống kê, đến ngày 21/12, Việt Nam đã thực hiện thành công 3.200 ca ghép thận, 105 ca ghép gan, 27 ca ghép tim, một ca ghép tim và thận, một ca ghép tim và phổi, 3 ca ghép phổi.
Bệnh viện Hữu nghị Việt Đức đã thực hiện 756 ca ghép tạng trong đó một ca ghép phổi, 19 ca ghép tim, 6 ca hỗ trợ ghép ở các bệnh viện khác, một ca ghép tim và thận, 680 ca ghép thận, 55 ca ghép gan.
Theo VnExpress
- 1. Australia: Khủng hoảng thiếu nguồn cung nhà ở ngày càng trầm trọng
- 2. Đất ngoại thành Hà Nội sắp tấp nập đấu giá, khởi điểm chỉ hơn 6 triệu đồng/m2
- 3. Đất rừng tỉnh ven Hà Nội bán giá bát phở mỗi m2, hé lộ mục đích phía sau
- 4. Trầy trật đòi tiền mua nhà tại dự án ‘ma’ Lancaster Lincoln
- 5. Tháo dỡ nhiều biệt phủ xây dựng trái phép trên núi





